Что такое атеросклероз нижних конечностей?
Атеросклероз нижних конечностей
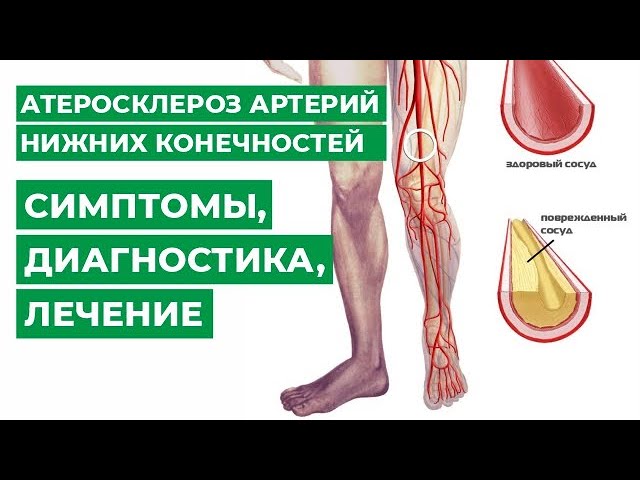
Атеросклероз нижних конечностей — это совокупность изменений, затрагивающих крупные кровеносные сосуды ног и приводящих к ухудшению кровоснабжения тканей. Это происходит из-за сужения (стеноза) или полной блокировки (окклюзии) артерий. Термин «облитерирующий» указывает на медленное, но неуклонное уменьшение диаметра сосудов.
Артерии — крупные сосуды, по которым кровь движется от сердца к различным частям тела. В норме их просвет остается свободным, что обеспечивает беспрепятственное кровообращение. Однако в некоторых случаях происходит сужение сосудов, что приводит к недостатку кислорода и питательных веществ в окружающих тканях. Это может вызвать ишемию, а затем и некроз.
Основная причина развития этого заболевания — закупорка или сужение сосудов. Сужение часто наблюдается у курящих людей. Закупорка возникает из-за накопления холестерина (липопротеидов низкой плотности) на стенках артерий. Однако процесс формирования атеросклероза гораздо сложнее и требует более детального рассмотрения.
Врачи отмечают, что облитерирующий атеросклероз артерий нижних конечностей представляет собой серьезную проблему, требующую комплексного подхода к диагностике и лечению. По мнению специалистов, основными факторами риска являются курение, диабет, гипертония и высокий уровень холестерина. Они подчеркивают важность раннего выявления заболевания, так как на начальных стадиях оно может протекать бессимптомно. Врачи рекомендуют регулярные обследования, особенно для людей старше 50 лет и имеющих предрасположенность к сердечно-сосудистым заболеваниям. Лечение включает как консервативные методы, такие как медикаментозная терапия и изменение образа жизни, так и хирургические вмешательства в более запущенных случаях. Важно, чтобы пациенты осознавали серьезность заболевания и следовали рекомендациям врачей для предотвращения осложнений.
Механизм развития заболевания
Атеросклероз сосудов нижних конечностей чаще всего встречается у пожилых людей и связан с нарушениями обмена липопротеинов. Процесс его развития можно разделить на несколько этапов.
- Холестерин и триглицериды, поступающие в организм и всасывающиеся в стенки кишечника, захватываются транспортными белками — хиломикронами, которые переносят их в кровеносную систему.
- Печень обрабатывает эти вещества и синтезирует липопротеины очень низкой плотности (ЛПОНП).
- В крови на молекулы ЛПОНП воздействует фермент липопротеидлипаза. В результате первой стадии химической реакции ЛПОНП преобразуется в липопротеины промежуточной плотности (ЛППП), а на втором этапе ЛППП превращается в липопротеины низкой плотности (ЛПНП), известные как «плохой» холестерин. Он обладает высокой атерогенной активностью и может способствовать развитию атеросклероза.
- Жирные фракции возвращаются в печень для переработки. Здесь из ЛПНП и ЛППП образуется липопротеин высокой плотности (ЛПВП), который очищает стенки сосудов от холестериновых отложений. Это считается «хорошим» холестерином. Часть жирного спирта перерабатывается в желчные кислоты, необходимые для пищеварения, и отправляется в кишечник.
- На этом этапе печеночные клетки могут дать сбой, что связано с генетическими факторами или возрастом. В результате вместо ЛПВП в кровь могут поступить низкоплотные жировые фракции. Не менее атерогенными могут быть измененные липопротеиды, например, окисленные под воздействием пероксида водорода (H2O2).
- Низкоплотные жировые фракции (ЛПНП) оседают на стенках артерий нижних конечностей. Долгое присутствие этих веществ вызывает воспаление. Однако ни макрофаги, ни лейкоциты не могут справиться с холестерином. Если процесс затягивается, образуются бляшки из жировых отложений, которые препятствуют нормальному кровотоку.
- Отложения «плохого» холестерина инкапсулируются, и при разрывах или повреждениях капсулы образуются тромбы. Эти тромбы создают дополнительный окклюзивный эффект и еще больше сужают артерии.
- Со временем холестериновые фракции вместе с тромбообразованиями становятся жесткими из-за отложения кальцийсодержащих солей. Стенки артерий теряют эластичность и становятся хрупкими, что может привести к разрывам. В результате развивается стойкая ишемия и некроз окружающих тканей из-за недостатка кислорода и питательных веществ.
Атеросклероз сосудов нижних конечностей — это коварное заболевание. В некоторых случаях оно может не проявляться вовсе или проявляться неясными симптомами. Например, пациент может объяснить зябкость в конечностях или «мурашки» тем, что «отсидел» или «отлежал» ногу.
| Стадия ОАСНК | Клинические проявления | Диагностические критерии |
|---|---|---|
| I (Безболевая стадия) | Асимптомная стадия, выявляется случайно при обследовании. | Изменения на ангиографии (незначительные стенозы), допплерография (незначительные изменения кровотока). |
| IIa (Перемежающаяся хромота) | Боль в мышцах голени и стопы при ходьбе, проходящая в покое. | Уменьшение АД на голени и стопе при допплерографии, изменения на ангиографии (стенозы). |
| IIb (Критическая ишемия) | Боль в покое, трофические нарушения (язвы, гангрена). | Значительное снижение или отсутствие АД на голени и стопе, выраженные изменения на ангиографии (окклюзии). |
| III (Необратимые изменения) | Гангрена, некроз тканей. | Полная окклюзия артерий, некротические изменения на коже и мягких тканях. |
Симптомы атеросклероза нижних конечностей
Атеросклероз нижних конечностей можно легко выявить самостоятельно, если внимательно следить за своим здоровьем и ощущениями. Это заболевание проявляется рядом специфических и общих симптомов.
- Зуд, ощущение «ползания» в ногах, мурашки и подобные чувства могут восприниматься по-разному, но часто напоминают онемение после длительного нахождения в неудобной позе. Этот симптом возникает без видимых причин.
- Холод в нижних конечностях. Этот признак может проявляться без очевидных факторов, даже в теплую погоду.
- Бледность кожи на ногах.
- Уменьшение мышечной и жировой ткани в области бедер, голеней и стоп. Сужение или блокировка артерий, обеспечивающих приток кислорода и питательных веществ к тканям, приводит к разрушению тканей.
- Полное или частичное отсутствие волос на лодыжках и голенях без последующего роста. Это связано с процессами дегенерации тканей. Капиллярная сеть в пораженных конечностях разрастается, но не может компенсировать недостаток кровоснабжения.
- Боли в ногах. Они могут возникать как в состоянии покоя, так и усиливаться при ходьбе или физической активности. Хромота, вызванная сильными приступами боли, является характерным признаком атеросклероза.
- В более «запущенных» случаях: потемнение или покраснение стоп и пальцев ног (ткани становятся бордовыми или темно-красными), что указывает на застой крови и образование тромбов. Этот симптом может предшествовать серьезному осложнению, такому как некроз.
- Появление язв на ногах (трофических язв).
- Некроз тканей (гангрена). Этот признак проявляется на последних стадиях заболевания. Атеросклероз может развиваться быстро, и этот этап может наступить в короткие сроки.
Таким образом, при облитерирующем атеросклерозе нижних конечностей наблюдается комплекс серьезных симптомов. Их появление указывает на необходимость незамедлительной медицинской помощи. Промедление и нерешительность как со стороны врачей, так и пациентов могут привести к необходимости ампутации.
Облитерирующий атеросклероз артерий нижних конечностей — это серьезное заболевание, которое вызывает много обсуждений среди пациентов и врачей. Люди часто делятся своими переживаниями о симптомах, таких как боль в ногах при ходьбе и чувство усталости. Многие отмечают, что болезнь значительно ухудшает качество жизни, ограничивая физическую активность и вызывая страх перед осложнениями. Врачебные рекомендации по изменению образа жизни, включая диету и физические упражнения, становятся основными темами разговоров. Также пациенты обсуждают эффективность различных методов лечения, включая медикаментозную терапию и хирургические вмешательства. Важно, что многие находят поддержку в сообществах, где делятся опытом и советами, что помогает справляться с недугом и сохранять оптимизм.

Причины атеросклероза нижних конечностей
Облитерирующий атеросклероз нижних конечностей может возникать по множеству факторов:
- Пол. Заболевание затрагивает мужчин и женщин в равной степени. Обычно атеросклероз диагностируется у мужчин с 45 лет, а у женщин — с 50. Однако мужчины страдают от этой патологии в 1,5-3 раза чаще. Причины такой разницы в заболеваемости до конца не выяснены, но предполагается, что эстроген (женский половой гормон) может препятствовать образованию тромбов в артериях.
- Возраст. С возрастом вероятность заболевания увеличивается. После менопаузы уровень половых гормонов у женщин снижается, и после 50-55 лет количество заболевших становится примерно одинаковым среди обоих полов. Статистика по атеросклерозу в России вызывает тревогу: 75% мужчин и 25% женщин до 40 лет страдают от этого заболевания, а в более старшем возрасте этот показатель достигает 90%.
- Повышенный уровень холестерина и триглицеридов. Оба вещества могут закупоривать сосуды, что приводит к ишемии. Как можно снизить уровень триглицеридов в крови?
- Гипертензия. Это состояние характеризуется повышенным артериальным давлением. Нормальные показатели варьируются от 120/80 до 130/85. Постоянное или периодическое превышение этих значений указывает на гипертоническую болезнь. При гипертензии сосуды теряют эластичность и становятся хрупкими. Изношенные сосуды теряют гладкость, что способствует образованию холестериновых бляшек.
- Генетические факторы. Атеросклероз является полиэтиологическим заболеванием, и наследственность играет важную роль. Наследуются особенности липидного обмена, гормонального фона и специфика иммунной системы, что может ускорять или замедлять развитие атеросклероза.
- Пагубные привычки. Никотин способствует развитию атеросклероза. У курильщиков механизм формирования заболевания имеет свои особенности. Хотя никотин влияет на липопротеидный обмен, чаще всего причиной острого недостатка кровоснабжения нижних конечностей становится стеноз артерий, а не их закупорка. Наркотики оказывают аналогичное, но более разрушительное воздействие, часто приводя к летальному исходу или тяжелой инвалидности. В то же время алкоголь в небольших терапевтических дозах может иметь положительный профилактический эффект.
- Сопутствующие заболевания и патологии. Атеросклероз часто сопровождает сахарный диабет. При этом заболевании наблюдаются серьезные нарушения липидного и липопротеидного обмена, в результате чего у 75-80% диабетиков атеросклероз развивается в течение первых 4-5 лет или даже быстрее.
- Недостаток тиреоидных гормонов (гипотиреоз) негативно сказывается на обмене веществ, увеличивая риск развития атеросклероза нижних конечностей на 35-40%.
- Стрессы. Особенно если они постоянные и затяжные.
- Ожирение. Часто указывает на наличие метаболических нарушений.
- Воспалительные процессы в крупных кровеносных артериях.
Диагностика атеросклероза нижних конечностей
Симптомы атеросклероза не всегда очевидны, что усложняет его диагностику без медицинской квалификации. Только квалифицированный специалист может правильно установить диагноз. Задержка в этом процессе и начале лечения может привести к серьезным последствиям, включая потерю поражённых конечностей.
В диагностике атеросклероза ключевую роль играют три основных метода:
- Функциональные пробы.
- Сбор медицинского анамнеза.
- Ультразвуковая диагностика сосудов нижних конечностей.

Сбор анамнеза
При первичном обследовании врач, заподозривший атеросклероз, должен провести детальный опрос и учесть все возможные факторы.
В анамнезе таких пациентов обычно выделяют следующие аспекты:
- Длительность курения;
- Избыточный вес;
- Отсутствие аллергических заболеваний;
- Возраст старше 40 лет;
- Внешний вид пациента может указывать на более старший возраст;
- Жалобы на болевые ощущения и дискомфорт в обеих ногах;
- Частые или умеренные эпизоды перемежающейся хромоты, затрагивающие различные группы мышц ног: от ягодиц до икр;
- Бледность кожи стоп;
- Слабая пульсация в крупных артериях; при аускультации поражённых участков могут быть слышны посторонние шумы;
- Наличие гипертонии, ишемической болезни сердца и/или сахарного диабета;
- Симптомы постоянные и не зависят от времени года или суток;
- В семейном анамнезе имеются случаи сердечно-сосудистых заболеваний. У пациента также могут быть проблемы с уровнем холестерина.
Функциональные пробы и тесты
По завершении сбора анамнеза врач подтверждает свои предположения с помощью функциональных тестов:
- Тест Бурденко. Атеросклероз вызывает застойные явления в сосудах. При сгибании ноги в колене подошва покрывается мраморным сосудистым рисунком, что указывает на плохой отток крови из конечности.
- Гиперемический тест Шамова/Ситенко. Из-за застойных процессов нарушается кровообращение в тканях. Для выявления атеросклеротических изменений на плечо или бедро накладывается манжета, сжимающая окружающие ткани и препятствующая нормальному кровотоку на 3-5 минут. В норме кровоснабжение восстанавливается через 25-35 секунд. Если сосуды поражены атеросклерозом, этот процесс может занять до минуты-полутора и более, в зависимости от степени сужения сосуда.
- Функциональный тест Мошковича для оценки плантарного симптома. Пациент ложится на спину и поднимает ноги вертикально, не сгибая колени, на две-три минуты. Затем он встает. У здорового человека кожа бледнеет в лежачем положении из-за оттока крови от нижних конечностей, а при вставании кровоснабжение восстанавливается, и кожа возвращает свой естественный розоватый оттенок в течение 8-10 секунд или быстрее. У пациентов с атеросклерозом этого не происходит: кожа может оставаться бледной с мраморным сосудистым рисунком в течение 30 секунд и более.
Если выявлены нарушения, врач проводит углубленный тест для определения степени недостатка кровообращения. Пациент снова ложится и поднимает ноги вверх, поочередно или одновременно сгибая и разгибая их. Это движение требует притока крови, и ее недостаток приведет к быстрому утомлению мышц. У людей с атеросклерозом наблюдается быстрая усталость и бледность подошв. Интенсивность и скорость появления этих признаков помогают определить степень недостатка кровотока.
Ультразвуковое исследование
Для оценки нарушений кровообращения применяется доплерография сосудов. Этот метод позволяет определить скорость кровотока и уровень насыщения тканей питательными веществами и кислородом.
Иные методы исследования
Существует множество методов для подтверждения диагноза:
- Лабораторные исследования (анализы). При атеросклерозе часто наблюдается повышенный уровень триглицеридов и ЛПНП. Наиболее точным показателем является индекс атерогенности, который рассчитывается на основе соотношения «хорошего» и общего холестерина.
- Радиоизотопные исследования позволяют оценить уровень и качество кровоснабжения тканей, а также выявить степень анемии.
- Рентгенография помогает определить местоположение и размеры сосудистых окклюзий.
В последнее время активно развиваются новые методы диагностики, такие как спектральное сканирование. Этот метод позволяет исследовать контуры поражённых сосудов, оценивать скорость кровотока и измерять давление.
Недостаток опыта у специалиста может привести к тому, что болезнь останется незамеченной. Это связано с высокой адаптивностью организма к неблагоприятным условиям. У пациента может развиваться коллатеральное кровоснабжение, при котором формируются новые кровеносные структуры, обеспечивающие ткани необходимыми веществами. Хотя такая компенсация не может полностью заменить нормальную кровеносную систему в поражённой области, она всё же позволяет частично улучшить ситуацию, что затрудняет диагностику для врача.
Лечение атеросклероза нижних конечностей
Лечение атеросклероза нижних конечностей представляет собой серьезную проблему из-за множества причин, способствующих его развитию. Основная задача терапии — устранение первопричины и предотвращение неприятных и опасных последствий. Врач должен действовать профессионально и быстро, так как атеросклероз значительно ухудшает качество жизни и угрожает здоровью пациента.
Консервативные методы лечения включают:
- Медикаментозное лечение;
- Физиотерапевтические процедуры.
В крайних случаях может потребоваться хирургическое вмешательство. Хотя традиционные высокоинвазивные операции все еще широко применяются, в настоящее время акцент смещается на менее травматичные эндоскопические методы.
Медикаментозная терапия
Медицинские препараты (лекарства, витамины, медикаменты) представлены исключительно для ознакомления. Мы настоятельно не рекомендуем их использование без предварительной консультации с врачом. Рекомендуем ознакомиться с материалом: “Почему нельзя принимать медицинские препараты без назначения врача?”.
Лечение медикаментами требует комплексного подхода. Курс терапии разбивается на этапы и может длиться от 1,5 до 2 месяцев, проводясь до четырех раз в год, в зависимости от состояния пациента. Основная цель препаратов — устранение спазмов и сужения сосудов. Для этого используются спазмолитики и средства, способствующие расширению сосудов, такие как но-шпа и компаламин.
Для снижения уровня холестерина применяются статины, фибраты и секвестранты желчных кислот. Среди современных препаратов выделяются Эзетимиб-СЗ, Эволокумаб и Алирокумаб. В дополнение к основным медикаментам часто назначают омега-3.
Не менее важную роль играют препараты, улучшающие реологические свойства крови и способствующие её лучшей циркуляции. К таким средствам относится аспирин (Тромбо АСС, Кардиомагнил, Кардиаск). При его непереносимости можно использовать более «мягкие» препараты, такие как Курантил, Тиклид, Плавикс, Брилинта и Трентал.
По желанию пациента в рамках комплексного лечения могут быть использованы растительные препараты, зарекомендовавшие себя как эффективные. К ним относятся Инфламинат, Наттокиназа, Ревайтл Чесночные Жемчужины и Рависол — подробнее о них можно узнать здесь.
Физиотерапия
Используется в сочетании с медикаментозным лечением. Наиболее результативными являются следующие методы:
- Воздействие на поражённые области с помощью комбинации постоянного и переменного тока (интерференцтерапия).
- Глубокое введение медикаментов с использованием электрического тока (электрофорез).
- Магнитотерапия.
- УВЧ-терапия.
Эти процедуры способствуют полному или частичному восстановлению функционирования повреждённых сосудов.
Методы демонстрируют высокую эффективность как на ранних, так и на более поздних стадиях заболевания. В 90% случаев, в сочетании с гипохолестериновой диетой и отказом от вредных привычек, консервативное лечение приносит желаемые результаты.
Тем не менее, лечение не всегда оказывается успешным. В некоторых случаях заболевание может зайти слишком далеко, и сосуды полностью утратят свою функцию, что делает восстановление невозможным. В таких ситуациях без хирургического вмешательства не обойтись.
Хирургическое лечение
Традиционно основным способом лечения остаётся сосудистое протезирование. При этом повреждённый сосуд, утрачивающий свои функции, удаляется, а на его место устанавливается протез. Современные сосудистые имплантаты почти не отличаются от естественных тканей, что позволяет им эффективно выполнять свои функции и помогает пациентам вернуться к привычной жизни.
К счастью, медицинская наука не стоит на месте. Для пациентов, у которых сосуд ещё не полностью утратил работоспособность, существует возможность восстановления его функции с помощью ангиопластики. Этот метод является малоинвазивным и высокоэффективным, позволяя устранить окклюзии или стенозы в кровеносных сосудах.
Суть процедуры заключается в том, что врач-эндоскопист, используя видеокамеру, вводит катетер через прокол в бедренной артерии и направляет его к поражённому участку сосуда. Достигнув проблемной зоны, специалист расширяет её или удаляет инородные объекты, восстанавливая нормальную функцию сосуда. В отличие от более травматичной операции по установке протеза, ангиопластика является менее инвазивной. Однако в некоторых случаях она может оказаться недостаточной.
Диета при атеросклерозе нижних конечностей
Данный текст предназначен исключительно для ознакомления. Мы настоятельно рекомендуем не использовать диеты, не прибегать к лечебным меню и голоданию без консультации с врачом. Рекомендуем ознакомиться с материалом: “Почему нельзя самостоятельно садиться на диету?”.
Изменение питания само по себе не может оказать лечебного эффекта. Оно эффективно только в сочетании с другими терапевтическими методами или в качестве профилактической меры.
Диета при атеросклерозе нижних конечностей — это не временная мера. Для достижения желаемого результата необходимо придерживаться её на протяжении длительного времени. Новый режим питания должен стать образом жизни, что обеспечит как лечение, так и профилактику. Однако на начальных стадиях заболевания редко удается полностью исключить определенные продукты на длительный срок.
В рацион человека, страдающего атеросклерозом, должны входить:
- Нежирное мясо и птица, особенно индейка.
- Нежирная и жирная рыба, так как её жир положительно влияет на сосуды.
- Свежие фрукты, овощи и ягоды — без ограничений.
- Кисломолочные продукты, включая жирные варианты.
- Яйца в вареном и запеченном виде (например, омлеты). Лецитин и холестерин, содержащиеся в яйцах, могут помочь очистить сосуды.
- Растительные масла (оливковое и подсолнечное).
- Крупы и макароны из муки грубого помола, а также отруби и хлеб.
- Зелёный чай.
- Орехи (особенно миндаль и грецкий орех).
- Бобовые и стручковые культуры (чечевица, фасоль, горох).
- Сухое красное вино.
- Сыр с жирностью менее 30%.
Необходимо ограничить потребление следующих продуктов:
- Синтетические продукты, содержащие транс-жиры, такие как маргарин и спред.
- Субпродукты (мозг, почки, печень) и изделия из них.
- Колбасы и колбасные изделия.
- Майонез, кетчуп и другие соусы, произведенные промышленным способом.
- Жареный картофель и фаст-фуд. Картофель допустим в небольших количествах, только варёный (в мундире) или запечённый.
Соблюдая такую диету в сочетании с медикаментозным лечением и физиотерапией, можно облегчить состояние и устранить последствия заболевания.
Обратите внимание на средиземноморскую диету, которая, согласно исследованиям, снижает риск повторных сердечно-сосудистых заболеваний на 50-70%.
Вывод
Облитерирующий атеросклероз артерий нижних конечностей может быть связан с уровнем холестерина в крови или не иметь с ним отношения. Это серьезное заболевание, которое без должного лечения может привести к тяжелым последствиям. Диагностика атеросклероза сложна, и самостоятельно ее провести невозможно. Только квалифицированный врач может установить диагноз и назначить лечение.
К счастью, современная медицина предлагает широкий спектр диагностических методов. На начальных этапах лечения обычно применяются консервативные подходы. В дополнение к традиционной медикаментозной терапии и физиотерапии рекомендуется общее укрепление организма и соблюдение специальной диеты. В более запущенных случаях может потребоваться хирургическое вмешательство.
Вопрос-ответ
Чем опасен облитерирующий атеросклероз нижних конечностей?
Облитерирующий атеросклероз без терапии приводит к различным осложнениям. Наиболее опасные из них – хроническая болезнь артерий нижних конечностей, язвы и их прогрессирование, инфекции и гангренозные процессы, которые могут привести к ампутации конечностей.
Что нельзя делать при атеросклерозе нижних конечностей?
Запрещены к употреблению животные жиры – гусиный, свиной, говяжий, бараний. Ограничены продукты, богатые холестерином. К ним относятся икра, почки, яичные желтки, печенка, мозги. Из растительных жиров нужно отдавать предпочтение тем, что имеют в составе полиненасыщенные кислоты, витамин Е и лецитин.
Сколько живут при атеросклерозе нижних конечностей?
В среднем после диагностирования этой патологии выживаемость в течение 5 лет составляет 50%. Поэтому заболевание необходимо лечить.
Можно ли вылечить атеросклероз нижних конечностей?
Можно ли полностью вылечить атеросклероз? Нет, это хроническое заболевание, выздороветь от которого, к сожалению, нельзя. Но диагностика процесса на ранней стадии и адекватное лечение помогут взять течение атеросклероза под контроль и значительно замедлить его прогрессирование.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как диабет, высокое кровяное давление или повышенный уровень холестерина. Раннее выявление атеросклероза может значительно улучшить прогноз и помочь избежать серьезных осложнений.
СОВЕТ №2
Следите за своим питанием. Употребляйте больше фруктов, овощей, цельнозерновых продуктов и рыбы, богатой омега-3 жирными кислотами. Ограничьте потребление насыщенных жиров, трансжиров и сахара, чтобы снизить уровень холестерина и улучшить здоровье сосудов.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные аэробные упражнения, такие как ходьба, плавание или велоспорт, могут помочь улучшить кровообращение и укрепить сердечно-сосудистую систему. Начинайте с небольших нагрузок и постепенно увеличивайте их интенсивность.
СОВЕТ №4
Откажитесь от курения и ограничьте потребление алкоголя. Курение значительно увеличивает риск развития атеросклероза, а умеренное потребление алкоголя может быть полезным, но злоупотребление им может привести к ухудшению состояния сосудов. Рассмотрите возможность обращения к специалисту для получения помощи в отказе от вредных привычек.














